皮膚軟部腫瘍・皮膚がんの外科的治療
皮膚軟部腫瘍・皮膚がんの外科的治療
皮膚軟部腫瘍は形成外科でも非常に良く扱う疾患で、形成外科の日常診療の半分を占めるとも言われます。
ほくろやアザ、いぼといった様に皮膚表面に変化を生じるものから、「脂肪のかたまり」と言われる皮膚が盛り上がるできものまであります。
皮膚表面のできものは、切除して、その組織で診断を確定しますが、できものの形や大きさ、性質によって切除法や手順を工夫する必要があり、レーザーや液体窒素で治療が可能なものもあります。
適切な診断とそれに応じた治療が重要ですが、腫瘍を専門とする皮膚科や整形外科の先生と連携を図りながら、整容面・機能面の双方に配慮した外科的治療を行なっています。
良性腫瘍
表皮細胞由来
粉瘤(表皮嚢腫)
最も一般的な皮膚のできもの。
皮膚表面の成分が袋を作って、その中に粥状の垢や膿が溜まったものです。
赤く腫れてしまうこともあるので、なるべく腫れる前に手術で取り除くことが望ましいと考えられています。
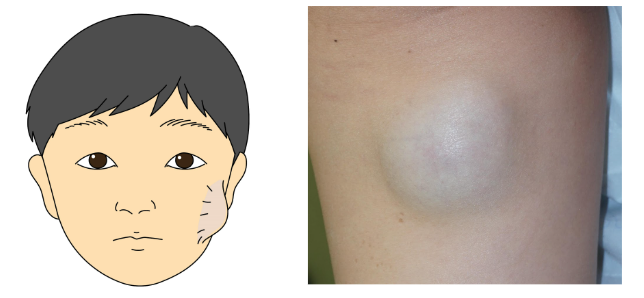

皮様嚢腫
胎生期の皮膚の埋入で出来ると言われ、目の回りに良く出来ます。
奥が深く骨まで続いていることがあるので入院治療が必要な場合があります。

脂漏性角化症
脂漏性角化症:老人性疣贅ともいわれ、皮膚の年齢的変化で生じるものです。
表面がかさかさして少し隆起します。
その他
表皮母斑、ケラトアカントーマ
皮膚付属器由来
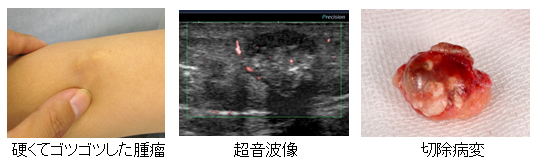
石灰化上皮腫
毛穴の一部から出来ると言われ、子供の頃に多くみられます。
名前の通り石の様に硬めのできものが皮下に出来ます。

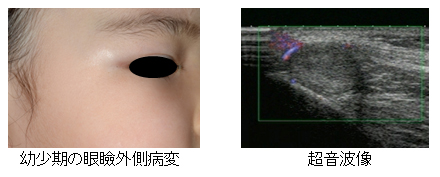
脂腺母斑
生まれた時にはやや赤みのある髪の毛の生えない斑状ですが、年齢とともに見た目の感じも変化して、徐々に盛りあがっていぼ状になり、茶褐色へと変化していきます。
頭に出来ることが多く、脂腺母斑の上に皮膚癌が出来る可能性があるため、ある程度の年齢で切除してしまうことが必要になります。
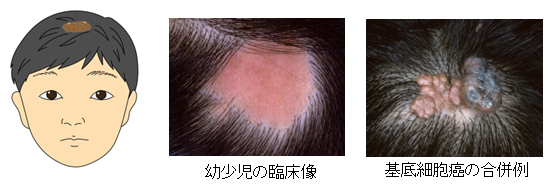

林礼人/大原國章 こどものあざとできもの —診断力を身につけるー 2020 より
皮膚混合腫瘍
神経堤由来
色素性母斑
「ほくろ」といわれる小さなものから、大きな拡がりをもつ「母斑」といわれるものまであります。
「母斑症」といわれ、遺伝や他の病気と同時に生じるものもあり、その診断には専門的な知識や検査が必要になります。
治療には、癌であるかどうかの見極めが大事で、時には組織の検査をする必要があります。
レーザーやドライアイスを用いる方法もありますが、メスで切り取る方法が主体になります。 大きなものは何回かに分けて手術をしたり、皮膚を移植したり、周りの皮膚を拡げたりと色々な工夫をしなくてはならないことが多く、専門的な治療が必要になります。
成人になって20cmを越えるものは巨大母斑とされ、特別な考え方が必要になります。
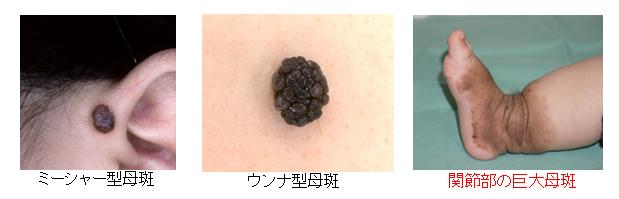

林礼人/大原國章 こどものあざとできもの —診断力を身につけるー 2020 より
神経鞘腫、神経線維腫(Neurofibromatosis)
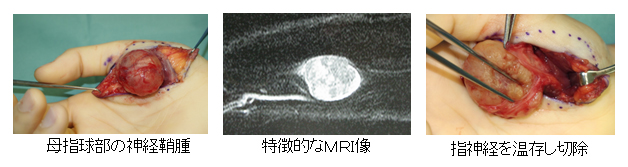

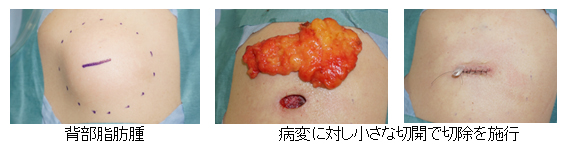
脂肪腫
脂肪細胞が大きくなったもので、いわゆる「脂肪のかたまり」ですが、筋肉内の深いところに出来ていたり、稀に悪性のものもあるため、きちんとした検査を行った上で必要に応じて摘出術を行います。

皮膚線維腫、毛細血管拡張性肉芽腫、グロムス腫瘍、黄色腫、ケロイド
唾液腺由来
耳下腺腫瘍
耳の前に出来るできものの中には、よだれを作る耳下腺から出来るものもあります。
良性のものには多形腺腫と呼ばれるものが多いですが、再発を生じやすく長い経過で癌になることもあるため、正常な耳下腺も含めて大きく切除を行う必要があります。
耳下腺の中には顔を動かす顔面神経が複雑に走行するため、その切除には高度な技術と経験が必要になります。
また、残った耳下腺組織の影響で食事の時によだれの代わりに耳の前に汗をかく様になることがあります(Frey症候群)。
その予防の為に首の筋肉を移植する場合もあります。顔面神経の切除が必要となった場合でも適切な再建も専門的に行っています。
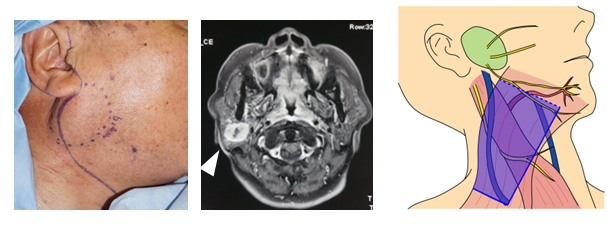

右耳下腺内の腫瘍(矢印)を耳下腺の浅い部分と伴に切除します。
図にある様な色々な神経や血管に注意しながら切除を行い、必要に応じて筋肉を弁状にして移植します。
Hayashi A, Mochizuki M, Natori Y, et al.: Effectiveness of platysma muscle flap in preventing Frey syndrome and depressive deformities after parotidectomy J Plast Reconstr Aesthet Surg. 69(5):663-72, 2016より
表皮細胞由来
基底細胞癌(BCC:Basal Cell Carcinoma)
表皮や皮膚付属器の基底細胞に似た細胞から生じた皮膚癌で、高齢者の目や口、鼻の周りなど顔面に生じることが多く(80%)、中には出来た部分の奥に浸潤して再発を繰り返すものもあります。
やや透光感のある表面平滑な黒色の結節が一般的ですが、見た目にはほくろと見分けが付かないこともあります。最近ではダーモスコピー*を用いることが組織検査をしなくても、診断することが可能になってきました。中には色の無いものや周りに拡がりやすいものもあります。
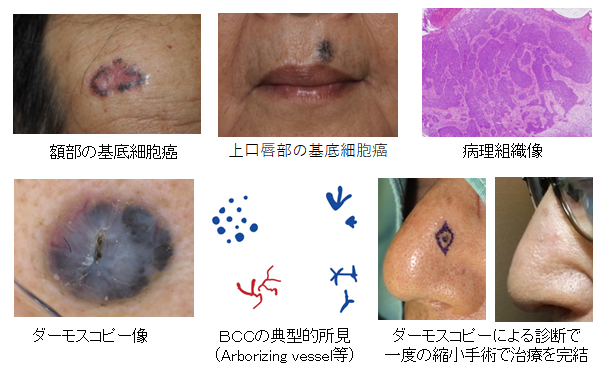

性状や組織の細胞の形から結節潰瘍型、瘢痕化扁平型、表在型、斑状強皮症型などに分けられますが、斑状強皮症型は再発しやすく拡がり易いので注意が必要です。
全身に転移することは少なく、出来た部分のしっかりとした切除術が治療の基本になりますが、顔面に生じることが多い為、皮弁移植術などによる整容面にも配慮した再建が必要になります。
手術による治療例
50代 男性 右鼻背部基底細胞癌

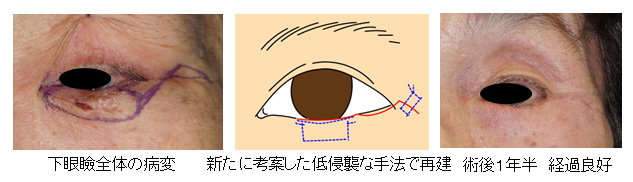
60代 女性 内眼角部基底細胞癌
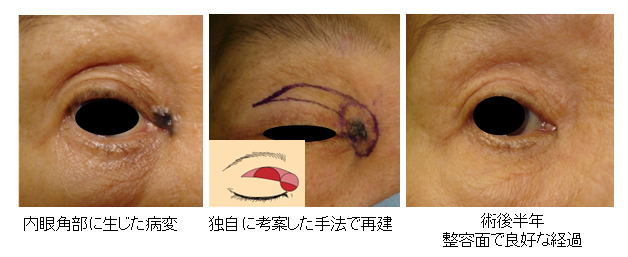

Hayashi A, Komuro Y, Koga Y, Myckatyn MT, Yanai A. et al : Hemi-orbicularis oculi switch flap for upper eyelid defects. J Plast Reconstr Aesthet Surg. 60:655-658, 2007.
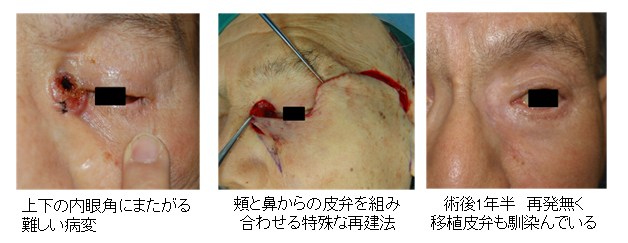
80代 女性 内眼角部基底細胞癌

Hayashi A, Komuro Y, Koga Y, Myckatyn MT, Yanai A. et al : Hemi-orbicularis oculi switch flap for upper eyelid defects. J Plast Reconstr Aesthet Surg. 60:655-658, 2007.
70代 男性 内眼角部基底細胞癌(黒くない病型)

Orgun D, Hayashi A : Medial Canthal Reconstruction with Malar Advancement Flap combined with Cutaneous Island Flap Created Using “Conventionally Discarded” Tissue Dermatologic Surgery 44:1220-1223, 2018
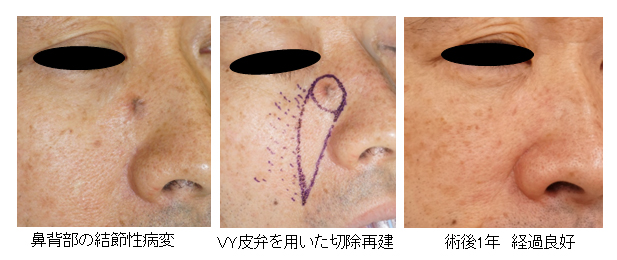
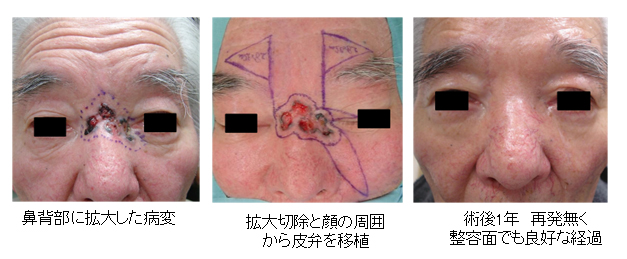
70代 男性 鼻背部基底細胞癌

有棘細胞癌(SCC: Squamous Cell Carcinoma)
表皮のケラチノサイトという部分から生じた皮膚癌。
紅い小さな盛り上がりとしてはじまり、徐々に大きくなって硬いできものになったり、腫瘤や治りにくい潰瘍になったりします。
表面が腐って深い潰瘍になったり、表面がグジュグジュしてくさい臭いを生じることも良くあります。
皮膚のいたんだ所や他の皮膚病になっている場所、放射線のあとなど(前駆症状または発生母地)に時間が経ってから出来ることでも知られています(瘢痕癌、20-30年と長い年月が過ぎてから出来る)。
怪我や火傷の瘢痕、放射線皮膚炎、白板症や色素乾皮症などでは注意が必要になります。
少し変わったタイプとしてイボの様な形をする、疣状有棘細胞癌というタイプもあります。
50代と比較的若い年齢に生じることもあり、リンパ節や肺など他の臓器に転移することもあります。

治療はしっかりと切除する手術が中心で、状況により放射線治療を行うこともあります。
できものが大きいことも多く、大がかりな再建手術が必要になることもしばしばで、リンパや血液にのって転移することもあるため、必要に応じてリンパ節に対する手術も行います。
外科的治療
有棘細胞癌は、火傷やけがなどの瘢痕の上に生じることが有るため、切除の際にはそうした前駆病変も一緒に切除することが時に必要になります。
また、深い所に浸潤したり、リンパ節に転移することが有るため、センチネルリンパ節生検(SNB)を行うなどその病変の状態に応じた手術が必要となります。
手術による治療例
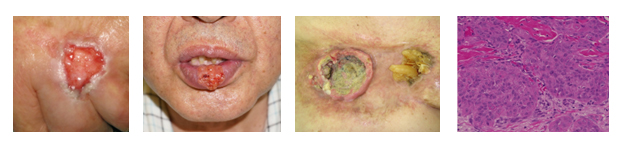
60代 男性 右手母指熱傷瘢痕癌(幼少時の火傷あとに生じた有棘細胞癌)
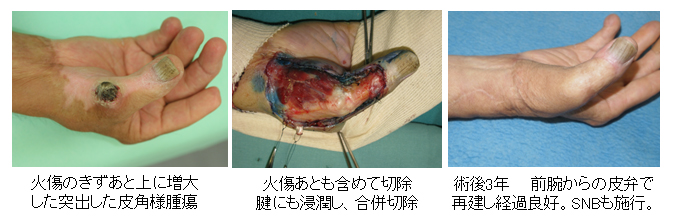

Hayashi A, Tanaka R, Natori Y, , Arakawa A, Mizuno H et al : Intraoperative use of indocyanine green fluorescence angiography during distally-based radial artery perforator flap for squamous cell carcinoma of the thumb Plast Reconstr Surg Glob Open. 3: e310-13, 2015
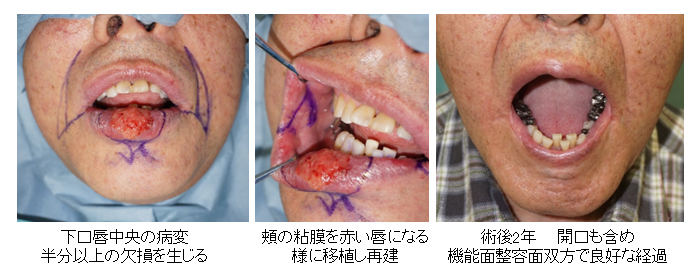
70代 男性 下口唇部有棘細胞癌

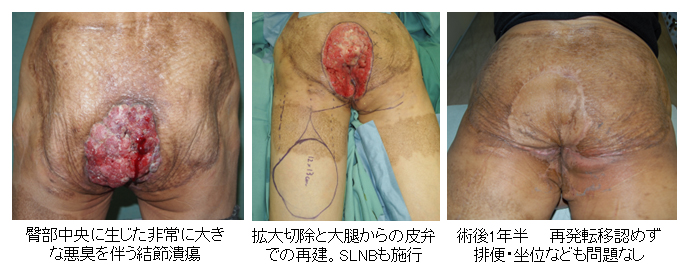
50代 男性 臀部有棘細胞癌(慢性膿皮症部に生じた瘢痕癌)

日光角化症
紫外線が原因で生じた表皮ケラチノサイトの異常。淡紅褐色の小さな局面を呈します。紫外線の影響を受ける高齢者の顔面、手背などの裸露部に生じます。
軟膏で治療してもなかなか赤みのひかない顔面や手背の皮疹には注意が必要です。表皮内に限局された癌ですが、有棘細胞癌に移行するためきちんとした治療が必要になります。
治療は切除が行われていましたが、最近ではぬり薬での治療が可能なものもあります。その他、光線を利用した治療も試みられています。
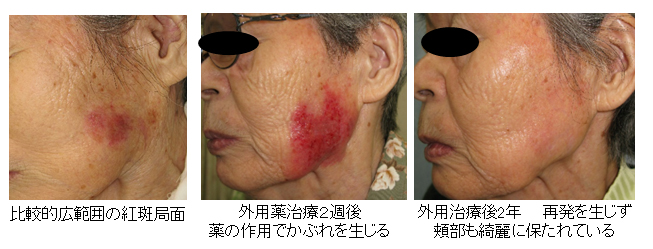
ぬり薬(イミキモド)による治療例
80代 女性 頬部日光角化症

Bowen病
表皮内に限局された癌で、境界明瞭な楕円形~環状の淡紅~暗褐色の浸潤性局面になります。軽度隆起性で鱗屑又は痂皮を被うので、湿疹様に見えることがあります。
多発するものでは砒素、単発では紫外線、ウイルス(HPV)などと関連するものがあります。
躯幹特に外陰部、背部に多く発生します。治療は切除術になります。
皮膚付属器(毛穴、皮膚の脂の線、汗の線など)由来
乳房外Paget病
アポクリン腺という汗の腺の一種又は導管上皮などから生じる腺癌。
外陰部に一番多く、湿疹の様な紅斑として始まり後に湿潤、びらん面を呈するため、湿疹や真菌症(インキン)として長期治療されていることも多いため注意が必要です。紅斑周囲や離れた部位にしばしば色素沈着や逆に白斑が散在することもあります。
肛囲、腋窩にも生じ、時に所属リンパ節腫脹や転移を伴ないます。
治療は切除手術が基本になります。
Paget細胞が散在性あるいは集簇性に胞巣を形成し、病巣周辺の一見健常皮膚に見える所にもPaget細胞が存在する(subclinical Paget’s condition)ため、あらかじめ周りの皮膚をたくさんの部位で検査することが必要になります(Mapping biopsy)。その上で、手術時に広範囲の切除を行ないます。
脂腺癌、汗管癌、毛包癌など
脂腺癌は眼瞼部に生じやすく、ものもらいとの鑑別が難しい場合もあります。
リンパ節転移も生じるので、しっかりとした切除術と眼瞼の機能、形態を考慮した再建術が必要になります。
70代 女性 上眼瞼部脂腺癌臀部有棘細胞癌
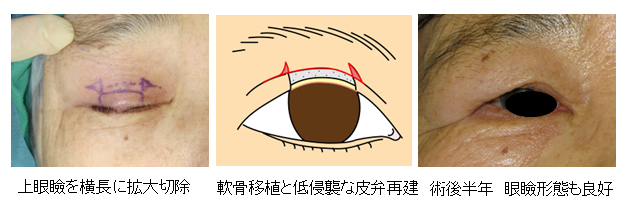

Ryo Mizobuchi, Gaku Nojiri, Mizuki Uchiyama, Azusa Shimizu, Tomoki Kamimori, Ayato Hayashi:Sliding flap for the wide upper eyelid margin defect after cancer removal
J Craniofacial Surg.
40代 男性 左耳介部粘液癌
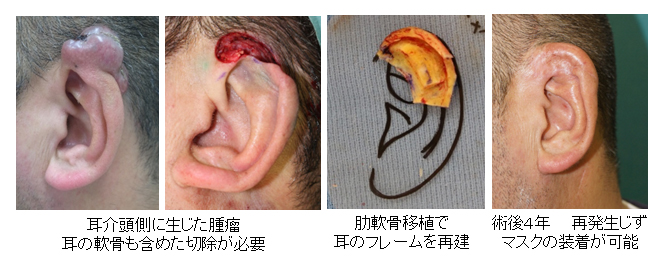

神経堤起源細胞性悪性腫瘍
メラノサイト由来
悪性黒色腫(MM: Malignant Melanoma)
「ほくろのガン」といわれ、しばしば転移を起こして命を落とす、悪性度の高い皮膚癌であるため、確実な診断と治療が必要になります。
基本的にいわゆる”ほくろ”がガンになることは無いと言われていますが、出来来始めがほくろと似ているのでその鑑別が重要で、最近はダーモスコピーが使われる様になって、切らなくてもその診断がつきやすくなってきています。
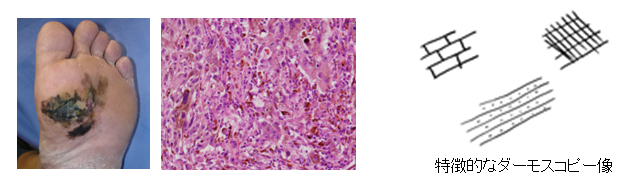

ただし、大きなもの(特に生まれつきある巨大母斑)は癌化することがあり、注意が必要です。
紫外線が皮膚の色をつくるメラノサイトの核DNAを傷害することから始まるといわれています
見た目の特徴やタイプなどについては下記の通りです。
見た目の特徴(臨床的特徴:ABCD)
- Asymmetry:形の不整
- Border irregularity:境界が不明瞭
- Color variegation:色の不整(濃いと薄いが混在)
- Diameter>6mm:直径が6mm以上
日本人は足に生じやすいのが特徴で、足のものは悪性黒色腫の中でも転移を起こしやすく注意が必要です。また、悪性黒色腫の重傷度(Stage)は、大きさよりもその深さで決まります(Breslow scale)。
タイプ分類
- 結節型(nodular melanoma:NM)など黒褐色、漆黒色の結節
- 表在拡大型(superficial spreading melanoma:SSM)‥班、局面状
- 悪性黒子型(lentigo maligna melanoma:LMM)‥顔面に好発
- 末端黒子型(acral lentiginous melanoma:ALM)‥足底、指趾爪部
治療には、きちんとした拡大切除手術と化学療法が必要で、最近では様々な新しい薬も開発され、より良い治療結果が得られてきています。
また、リンパを通って転移するので、センチネルリンパ節生検やリンパ節の郭清、さらにその通り道を考えた再建法が必要になります。
生検を行い診断が付いた場合には、なるべく早く(出来れば2週間以内)手術を行うことが必要です。
形成外科では手術を担当しますが、診断や薬物治療については皮膚科の先生が担当し、チームで協力して最善の治療を行っていきます。
外科的治療
必要最小限の切除幅で確実に取りきることが大切になり、再建はリンパの流れを考え、離れた部位から皮膚や組織を採取して移植することが多くなります。
また、センチネルリンパ節生検(SLNB)でリンパ節への転移の有無をしっかりと調べることが重要になります。
ただし、リンパ節の郭清については、近年慎重に適応を検討する様になっており、転移している細胞の数などを踏まえ、総合的に検討していきます。 腫瘍の性質や状況を踏まえた手術が必要になります。
Nakamura Y, Asai J, Igaki Hi, Inozume T, Namikawa K, Hayashi A, Fukushima S, Fujimura T, Ito T, Imafuku K, Tanaka R, Teramoto Y, Minagawa A, Miyagawa T, Miyashita A, Wada M, Koga H, Sugaya M : Japanese Dermatological Association Guidelines: Outlines of Guidelines for Cutaneous Melanoma 2019 Journal of Dermatology 47:89-103, 2020
センチネルリンパ節生検
センチネルリンパ節というのはリンパ節の中で最初に癌の転移するリンパ節です。
最初に転移するリンパ節を調べて、転移の有無を確実に診断し、Stage分類を行ない、その後の治療方針を決めていきます。
センチネルリンパ節を見つける診断法として、色素や放射性同位元素(アイソトープ)を注入する方法(色素法、RI法)、さらにICGという薬品を注入して赤外線カメラでリンパの流れとリンパ節を同定する方法もあり、それらを組み合わせることで、小さな傷で確実にリンパ節を同定することが出来ます。
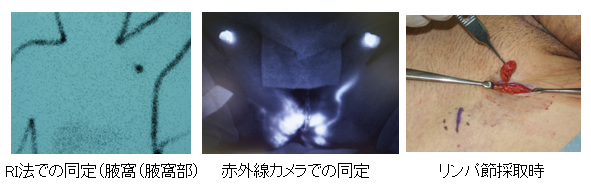

林 礼人:センチネルリンパ節生検(SLNB)、リンパ節郭清術 科学的根拠に基づく皮膚悪性腫瘍診療ガイドライン第3版 日本皮膚科学会、日本皮膚悪性腫瘍学会編,金原出版,37-45, 2022
手術による治療例
60代 男性 足底部の大きく拡がった悪性黒色腫
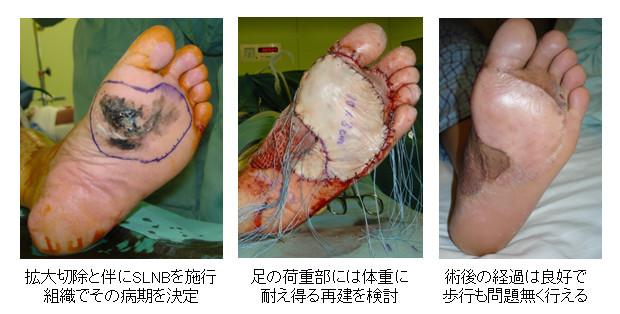

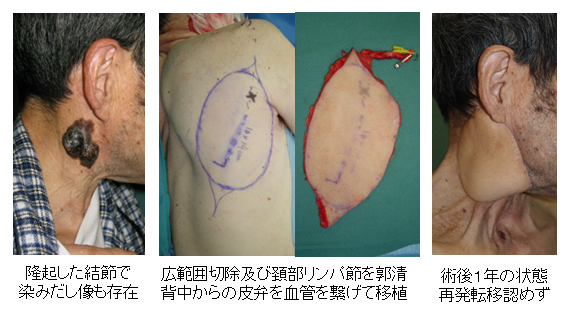
70代 男性 右頚部の結節型悪性黒色腫

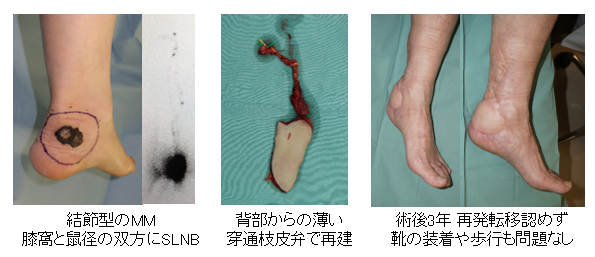
60代 男性 左踵部内側悪性黒色腫

シュワン細胞由来
悪性神経鞘腫、悪性顆粒細胞腫
軟部悪性腫瘍
身体の軟部組織というのには、皮膚の下の脂肪や筋肉、血管、結合組織などがあり、皮膚表面よりも深いところに出来ます。一般的に「肉腫」という呼び方をしますが、転移を生じ命に関わること腫瘍が多いため、充分な注意が必要になります。
治療は大きく切り取る切除手術の他に、抗がん剤を用いた化学療法や放射線治療も組み合わせた集学的な治療が必要になることがあります。
整形外科の専門の先生とチーム医療を行っていきます。
線維芽細胞由来
隆起性皮膚線維肉腫、未分化多形肉腫、粘液肉腫
脂肪細胞由来
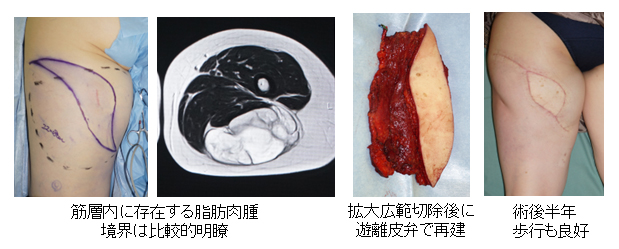
脂肪肉腫
筋組織由来
平滑筋腫、横紋筋肉腫
脈管由来
血管肉腫、リンパ管肉腫
手術による治療例
20代 女性 左鼠径部隆起性皮膚繊維肉腫
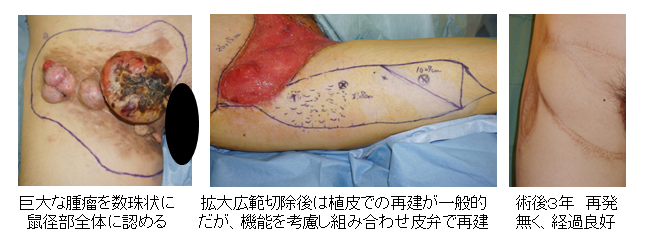

Fukuda T, Ichikawa Y, Mizuno H, Hayashi A : The Use of Split-skin Paddle Anterolateral Thigh Flap for Groin Reconstruction after Resection of Giant Dermatofibrosarcoma Protuberans of Young Woman Plast Reconstr Surg glob open 7 : e2528-2530, 2019
40代 女性 左大腿部脂肪肉腫