悪性脳腫瘍
概要
脳腫瘍は脳実質の細胞や神経・脳を包む膜から発生する原発性脳腫瘍と、肺がんや乳がんといった全身におけるがんが脳に転移する転移性脳腫瘍と大きく2つに分けられます。
原発性脳腫瘍は、さらに良性の脳腫瘍と悪性の腫瘍に分類されます。脳腫瘍には他のがんのようにTNM分類やステージ分類といったものはありませんが、そのかわり腫瘍細胞の悪性度(グレード)が1から4までに分類されています。良性腫瘍のほとんどは悪性度が1で、代表的なものとして多くの髄膜腫・下垂体腺腫・神経鞘腫があります。これらの良性脳腫瘍のほとんどは手術ですべて摘出すれば再発はまれですが、残存組織から腫瘍が再発することがあります。
症状については脳腫瘍が脳に発生すると腫瘍の周りには脳浮腫いう脳実質のむくみが生じます。脳の機能は、腫瘍本体や脳浮腫によって影響を受け障害が生じます。
治療の流れ
脳腫瘍が疑われる場合、症状の問診や診察と合わせて、腫瘍の位置や大きさや性状を確かめるために、頭部CTやMRIの画像検査を行います。
また、転移性脳腫瘍の疑いがある場合には全身における病変検索の目的でCTやレントゲン検査や腫瘍マーカーを測定する採血を行います。場合によっては上部・下部内視鏡や腹部MRIを行って原発巣
最終的には生検もしくは手術を行って病理組織検査を行い、詳細な診断を確定します。
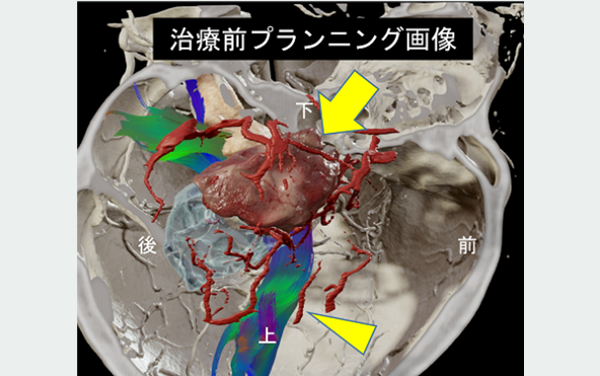

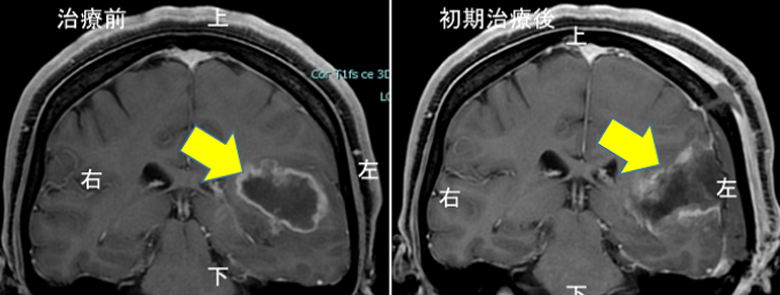

ナビゲーションソフトウェアを用いて治療プランニングを行い、腫瘍や手足を動かす神経線維(錐体路)、血管構造を描出し安全な摘出計画を立てます(a)。治療介入前にあった腫瘍部分は摘出され外来画像追跡でも再発なく経過しております(b)。
放射線治療については当院放射線科及び関連施設において治療計画を立ててもらい施行しております。腫瘍の種類に基づいた照射方法を選択し、できるだけ腫瘍部分だけに照射し正常組織には放射線照射がはいらないようにします(図2)。
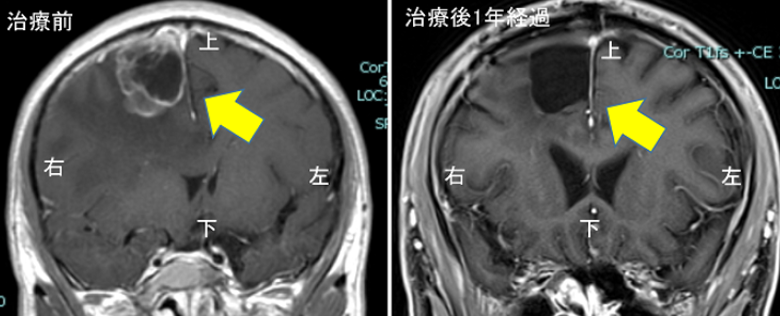

肺がんによる転移性脳腫瘍の患者さんの治療前の造影MRIです。大型の転移部分は手術による摘出を行い、小型の転移部分と併せて術後に定位放射線治療を行いまして、治療後の外来画像追跡で安定して経過しています。
薬物療法については以下のようにして治療を受けてもらう際の主な部門が異なります。低悪性度・悪性神経膠腫(低悪性度・悪性グリオーマ)については脳神経外科において他の治療方法と併せて治療を計画します。中枢神経系原発悪性リンパ腫については横浜市立大学附属病院脳神経外科に当初から治療介入依頼する場合と当院血液腫瘍科に依頼し標準治療と患者さんの状態に基づいて治療計画を立ててもらう場合があります。転移性脳腫瘍が生じたがんは進行がんとなり、原発部位の生じた臓器を担う科が主科となって全身療法を行います。がんゲノム診療科外来を通じてがんゲノム医療を活用した治療を計画する場合もあります。
治療介入後
通常は上記の治療介入のうえで診察と画像検査による追跡をおこないます。クオリティ・オブ・ライフ(QOL:生活の質)を維持するために、脳腫瘍に伴う体と心のさまざまな苦痛に対する症状を和らげる為に必要に応じて対応をします。社会的な対応を要する場面が多くがん看護専門看護師やソーシャルワーカーにもサポートを得て対応します。再発について悪性脳腫瘍において常にあり得ることなので対応を考えて治療を進めます。腫瘍がどのように再発するかは腫瘍の種類によって異なりますが、多くの場合、もともと腫瘍があった場所に近い場所で再発(局所再発)が起こります。再発といってもそれぞれの患者さんで状態は異なります。 病気の広がりや、再発した時期、これまでの治療法などによって総合的に治療法を判断する必要があります。再手術を行ったり、放射線治療を追加したり、悪性脳腫瘍では薬物療法を再開したり、薬を変えたりすることがあります。