人工股関節置換術
人工股関節全置換術(THA)とはどんな手術?
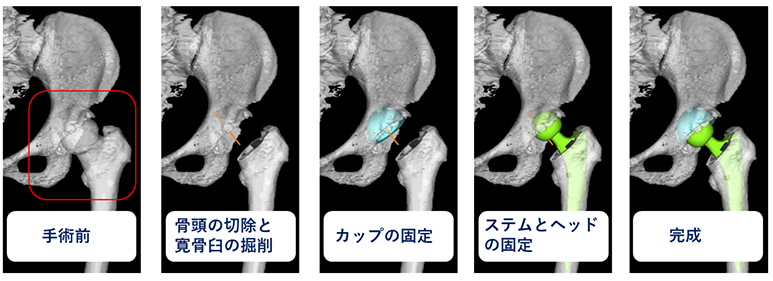
変形性股関節症などが原因で、股関節に痛みと機能障害が生じた時に検討される手術方法です。実際の手術では、変形した大腿骨頭を切除し、骨の中に人工関節をはめ込みます。
人工股関節の構造は、ヘッドと呼ばれるボール状のインプラントが股関節の中心的な機能をしてくれます。ヘッドを支えるための長い人工関節(ステム)が大腿骨に固定され、ヘッドの相方となるお椀状の人工関節(カップ)が骨盤側に固定されます。これらを組み合わせて股関節の機能を再建し、疼痛を緩和する手術方法です。

人工股関節全置換術の適応について
股関節手術には、自身の関節を残す「関節温存手術」と「人工関節置換術」に分けられます。
人工関節は一般的に高齢者に多く施行されますが、適応があれば人工股関節に年齢制限はありません。そのため患者さんによっては両者共に適応となるケースもあります。
それぞれの術式のどのメリットに重きを置くかで主治医やご家族等とよく相談する必要があります。以下は関節温存術の一つ「骨切り術」と比較した際の人工股関節における最大のメリット・デメリットです。
メリット① 機能回復までの時間が短い
入院期間が短い、社会活動および日常生活への復帰が早い。
メリット② 痛みの緩和だけでなく多方面の点から生活の質が向上する
手術を受けた患者の満足度は84〜97%と報告されている*。
デメリット① 人工関節特有の合併症リスク
脱臼(0.5~5%)・感染症(0.1〜1%)・症候性肺塞栓症(0.5~1%)*
当然ながらリスクを低減するために最大限の予防対策を講じます。
当院における人工股関節全置換術の特徴
最小侵襲手術 MIS
当院はMini-oneアプローチという方法を採用しています。
7〜8㎝程度の皮膚切開と最小限の筋腱切離で手術を行います。術中に切離した筋肉や靭帯は完全修復し、痛みが少なく機能回復を早める手術技術を提供します。
3次元手術計画
冒頭の図は3次元手術計画の一部画像です。これは患者さんのデータを用いてオーダーメイドのプランをたてている様子です。
人工股関節ではインプラントの設置位置や角度、足の長さの差など細かい調整が求められます。これらは患者さんの満足度に直接関連するとともに合併症のリスク低減につながります。
ナビゲーションシステム
CTデータを取り込み、リアルタイムに手術をアシストしてくれるコンピューターシステムです。標準的な手術も難易度の高い人工関節でも高精度な手術が実現されます。
ロボットに次ぐ精度であり、脱臼の予防効果が高いです*。
当院における入院中のスケジュール
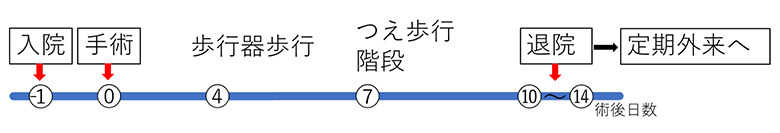

手術前日の入院です。術後の積極的なリハビリテーションにより、自立した生活が送れることを目指します。およそ術後10~14日で退院が可能なプログラムとなっています。 痛みの少ない入院生活を目指し、麻酔科・薬剤師・看護師と連携しながら痛みをコントロールします。入院中は定期的に血液検査や画像検査を行います。
よくある質問
いっぽう、20年以上についてはまだまだデータが不足しており今後の最新情報が待たれます。
また、運転中の危険回避ができることが前提です。
各控除や助成などの活用によっても自己負担額は変わります。詳しくは病院のスタッフにお聞きください。
*本ページ内の報告データ「*印」は変形性股関節症診療ガイドライン(改訂第3版)を参照しています。