SGLT2阻害薬が糖尿病性腎臓病を抑制する機序を解明~『Cardiovascular Diabetology』に掲載~
2019.09.03
- TOPICS
- 研究
- 医療
横浜市立大学 学術院医学群 循環器・腎臓・高血圧内科学 金口翔助教、涌井広道講師、田村功一主任教授、内分泌・糖尿病内科学 寺内康夫主任教授、臨床統計学 山中竹春主任教授ら研究グループは、横浜市立大学附属病院 次世代臨床研究センター(Y-NEXT)の支援を受け、多施設共同の契約型医師主導臨床介入研究を実施し、糖尿病治療薬SGLT2阻害薬*1が示す、2型糖尿病患者のアルブミン尿*2抑制効果には、朝の家庭血圧の降圧が重要であることを明らかにしました。
研究成果のポイント
|
研究の背景
2型糖尿病患者は国内外で増加傾向にあり、大きな問題となっています。その治療の目的は、血糖、血圧、血清脂質、体重などの管理で、合併症の発症や進行を阻止し、健康な人と変わらない日常生活の質(QOL : quality of life)を維持し、寿命を全うすることとされています。治療はまず食事療法と運動療法を中心に行われ、血糖値を良好にコントロールできない場合には薬物療法が行われます。
2型糖尿病の薬物療法は、経口血糖降下薬療法と注射薬療法に大別されます。経口血糖降下薬には従来からビグアナイド(BG)薬、速効型インスリン分泌促進薬(グリニド薬)、α-グルコシダーゼ阻害薬、チアゾリジン薬、スルホニルウレア薬、DPP-4阻害薬があり、新しくはSGLT2阻害薬が開発され使われています。また、注射薬療法は従来のインスリン療法に加え、GLP-1受容体作動薬によるものも開発され使用されています。
一方、糖尿病の合併症の中でも腎臓合併症の糖尿病性腎臓病は、透析や移植が必要となる末期腎不全の原因の第一位となっています。また、心血管病合併のリスク増加もあるため、糖尿病性腎臓病の克服は重要な課題とされています。これまでの日本人2型糖尿病患者を対象とした大規模研究(JDCS研究)では、アルブミン尿高値、HbA1c高値、血圧高値、喫煙が腎症進展の危険因子となること、特にアルブミン尿を呈する患者では糖尿病性腎臓病が進行するリスクが8.45倍に上昇することが報告されています(文献1)。
アルブミン尿の影響は心血管病にも及びます。同様に日本人2型糖尿病患者を対象とした研究では、心血管病のリスクについて、アルブミン尿が改善した患者で75%低下したのに対して、悪化した患者では逆に約2.6倍に増加がみられています(文献2)。したがって、2型糖尿病におけるアルブミン尿は心血管腎臓病の源流として、重要な早期治療の標的に位置付けられています。
2型糖尿病の薬物療法は、経口血糖降下薬療法と注射薬療法に大別されます。経口血糖降下薬には従来からビグアナイド(BG)薬、速効型インスリン分泌促進薬(グリニド薬)、α-グルコシダーゼ阻害薬、チアゾリジン薬、スルホニルウレア薬、DPP-4阻害薬があり、新しくはSGLT2阻害薬が開発され使われています。また、注射薬療法は従来のインスリン療法に加え、GLP-1受容体作動薬によるものも開発され使用されています。
一方、糖尿病の合併症の中でも腎臓合併症の糖尿病性腎臓病は、透析や移植が必要となる末期腎不全の原因の第一位となっています。また、心血管病合併のリスク増加もあるため、糖尿病性腎臓病の克服は重要な課題とされています。これまでの日本人2型糖尿病患者を対象とした大規模研究(JDCS研究)では、アルブミン尿高値、HbA1c高値、血圧高値、喫煙が腎症進展の危険因子となること、特にアルブミン尿を呈する患者では糖尿病性腎臓病が進行するリスクが8.45倍に上昇することが報告されています(文献1)。
アルブミン尿の影響は心血管病にも及びます。同様に日本人2型糖尿病患者を対象とした研究では、心血管病のリスクについて、アルブミン尿が改善した患者で75%低下したのに対して、悪化した患者では逆に約2.6倍に増加がみられています(文献2)。したがって、2型糖尿病におけるアルブミン尿は心血管腎臓病の源流として、重要な早期治療の標的に位置付けられています。
研究の内容
今回の研究は、最近、糖尿病治療薬として高血糖改善効果だけではなく多面的な臓器保護作用についてのエビデンスも集積しつつあり臨床的に重要性が注目されているSGLT2阻害薬による臓器保護作用の本態解明を目的として、糖尿病における心血管腎臓病抑制のための重要な治療標的とされるアルブミン尿に対する改善効果とその機序について、特に血圧への影響に着目しました。
具体的には、本研究への参加についての説明のもと、文書同意が得られた、アルブミン尿を呈する2型糖尿病性腎臓病患者(85名)を対象とし、Y-AIDA研究(2型糖尿病におけるダパグリフロジンのアルブミン尿抑制効果に関する多施設共同試験: Yokohama Add-on Inhibitory efficacy of Dapagliflozin on Albuminuria in Japanese patients with type 2 diabetes study)を行い、SGLT2 阻害薬(ダパグリフロジン)の効果について、主要評価項目としてアルブミン尿への影響について検討するとともに、糖代謝指標(空腹時血糖、HbA1c)、血圧指標(診察室血圧、家庭血圧)などに与える影響についても多面的に解析しました。
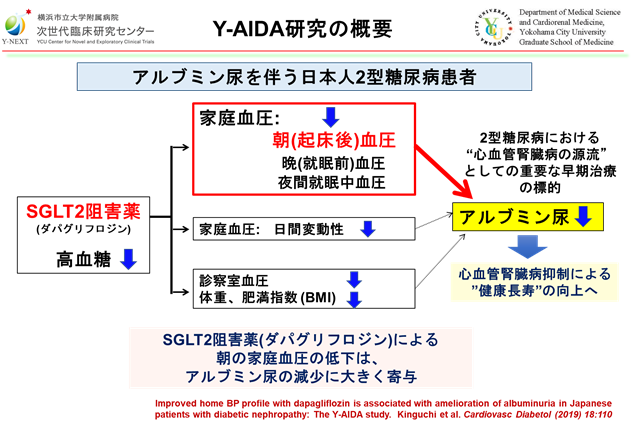
その結果、SGLT2 阻害薬の24週間投与により、主要評価項目のアルブミン尿の減少が認められました。また、副次評価項目では、肥満指数(BMI)、診察室血圧、空腹時血糖、HbA1cの改善を認めました。そして、通信システムによる自動通信機能を利用しての家庭血圧測定の結果では、朝(起床後)血圧、晩(就眠前)血圧、夜間就眠中血圧、そして家庭血圧変動指標の改善が認められました。さらに重回帰分析の結果では、朝(起床後)家庭血圧の改善がSGLT2阻害薬によるアルブミン尿の抑制に関連していました。この結果は、2型糖尿病に対する糖尿病治療薬SGLT2阻害薬は、特に朝の家庭血圧の改善効果が、糖尿病性腎臓病進行の原因となるアルブミン尿を抑制する効果に関連していることを示した画期的な成果です(図: Y-AIDA研究の概要)。
具体的には、本研究への参加についての説明のもと、文書同意が得られた、アルブミン尿を呈する2型糖尿病性腎臓病患者(85名)を対象とし、Y-AIDA研究(2型糖尿病におけるダパグリフロジンのアルブミン尿抑制効果に関する多施設共同試験: Yokohama Add-on Inhibitory efficacy of Dapagliflozin on Albuminuria in Japanese patients with type 2 diabetes study)を行い、SGLT2 阻害薬(ダパグリフロジン)の効果について、主要評価項目としてアルブミン尿への影響について検討するとともに、糖代謝指標(空腹時血糖、HbA1c)、血圧指標(診察室血圧、家庭血圧)などに与える影響についても多面的に解析しました。
その結果、SGLT2 阻害薬の24週間投与により、主要評価項目のアルブミン尿の減少が認められました。また、副次評価項目では、肥満指数(BMI)、診察室血圧、空腹時血糖、HbA1cの改善を認めました。そして、通信システムによる自動通信機能を利用しての家庭血圧測定の結果では、朝(起床後)血圧、晩(就眠前)血圧、夜間就眠中血圧、そして家庭血圧変動指標の改善が認められました。さらに重回帰分析の結果では、朝(起床後)家庭血圧の改善がSGLT2阻害薬によるアルブミン尿の抑制に関連していました。この結果は、2型糖尿病に対する糖尿病治療薬SGLT2阻害薬は、特に朝の家庭血圧の改善効果が、糖尿病性腎臓病進行の原因となるアルブミン尿を抑制する効果に関連していることを示した画期的な成果です(図: Y-AIDA研究の概要)。
今後の展開
種々の疾患に対する新しい治療薬が開発される場合には、基礎研究での作用機序解明成果からトランスレーショナル研究、そして臨床介入研究によって実際にヒトでの治療効果が実証されることが通常の流れになります。しかしながら、本研究の対象であるSGLT2阻害薬の場合には、高血糖改善作用以外の直接的な臓器保護作用は想定されていなかったにもかかわらず、ヒトを対象とした最近の大規模臨床試験において予想を超えた多面的な臓器保護作用の可能性が示されつつあります(文献3)。そして、通常の場合とは順序が逆になりますが、本来糖尿病治療薬であるSGLT2阻害薬が多面的な臓器保護作用を発揮するメカニズムの解明研究が非常に注目されています。そのため、例えば、日本腎臓学会/日本腎臓病協会では産学連携包括契約を締結して機序解明を図ることも推進し、田村功一主任教授も積極的に関わっています(https://j-ka.or.jp/newsinfo/2019/07/post-15.php)。
このように、本研究成果の意義は、ヒトでの大規模臨床試験で多面的な臓器保護作用の可能性が示されながら、その臓器保護作用の機序に依然として不明な点が多いSGLT2阻害薬について、血圧、特に最近予後との強い関連性が示されている家庭血圧の改善作用という、新たな臨床的作用機序のエビデンスを示した点にあります。
2型糖尿病は高血圧を合併することが多く、また、日本人には食塩感受性高血圧も多くみられます。田村功一主任教授が理事を務める日本高血圧学会が2019年4月に発表した最新の高血圧治療ガイドライン2019 (以下JSH2019; https://www.jpnsh.jp/guideline.html)では、利尿薬は主要選択薬とされ、糖尿病合併高血圧に対する第一選択薬降圧薬としても、レニン・アンジオテンシン系阻害薬(ARB・ACE阻害薬)、Ca拮抗薬、利尿薬が併用療法を含めて推奨されています。反面、利尿薬には、副作用として高尿酸血症、高中性脂肪血症、耐糖能低下、低ナトリウム血症、低カリウム血症、低マグネシウム血症など代謝系・電解質調節系への悪影響があります。
一方、糖尿病治療薬のSGLT2阻害薬は、降圧利尿薬の分類には該当しませんが、これまでの研究においてナトリウム利尿効果、降圧効果、そして心血管腎臓病の抑制効果が報告されてきました。そのためSGLT2 阻害薬が糖尿病合併高血圧での治療薬として有用である可能性についてJSH2019でも言及されています。今回の研究成果によって、元来糖尿病治療薬のSGLT2 阻害薬が、2型糖尿病患者において、診察室血圧の降圧のみならず、予後においてより重要とされる家庭血圧指標を改善しうる次世代の降圧薬“としても有用である可能性が示されました。本研究グループでは、引き続き心血管腎臓病に対する診察室血圧・診察室外血圧(家庭血圧、自由行動下血圧)での血圧変動指標を軸にした包括的治療戦略研究を推進し、心血管腎臓病に克つための”横浜発”のエビデンス創出に向けての研究展開を図っていきます。
なお、本研究に関連して、国内では2019年10月25日~27日に京王プラザホテルにて開催される第42回日本高血圧学会総会(http://www.jsh2019.jp)でのシンポジウム「次世代降圧薬の開発と臨床研究/第1会場」、海外では2019年11月5日~10日に米国ワシントンにて開催される第52回米国腎臓学会総会(ASN Kidney Week 2019, 52nd Annual Meeting & Scientific Exposition of American Society of Nephrology)において、田村功一主任教授による講演が予定されています。
このように、本研究成果の意義は、ヒトでの大規模臨床試験で多面的な臓器保護作用の可能性が示されながら、その臓器保護作用の機序に依然として不明な点が多いSGLT2阻害薬について、血圧、特に最近予後との強い関連性が示されている家庭血圧の改善作用という、新たな臨床的作用機序のエビデンスを示した点にあります。
2型糖尿病は高血圧を合併することが多く、また、日本人には食塩感受性高血圧も多くみられます。田村功一主任教授が理事を務める日本高血圧学会が2019年4月に発表した最新の高血圧治療ガイドライン2019 (以下JSH2019; https://www.jpnsh.jp/guideline.html)では、利尿薬は主要選択薬とされ、糖尿病合併高血圧に対する第一選択薬降圧薬としても、レニン・アンジオテンシン系阻害薬(ARB・ACE阻害薬)、Ca拮抗薬、利尿薬が併用療法を含めて推奨されています。反面、利尿薬には、副作用として高尿酸血症、高中性脂肪血症、耐糖能低下、低ナトリウム血症、低カリウム血症、低マグネシウム血症など代謝系・電解質調節系への悪影響があります。
一方、糖尿病治療薬のSGLT2阻害薬は、降圧利尿薬の分類には該当しませんが、これまでの研究においてナトリウム利尿効果、降圧効果、そして心血管腎臓病の抑制効果が報告されてきました。そのためSGLT2 阻害薬が糖尿病合併高血圧での治療薬として有用である可能性についてJSH2019でも言及されています。今回の研究成果によって、元来糖尿病治療薬のSGLT2 阻害薬が、2型糖尿病患者において、診察室血圧の降圧のみならず、予後においてより重要とされる家庭血圧指標を改善しうる次世代の降圧薬“としても有用である可能性が示されました。本研究グループでは、引き続き心血管腎臓病に対する診察室血圧・診察室外血圧(家庭血圧、自由行動下血圧)での血圧変動指標を軸にした包括的治療戦略研究を推進し、心血管腎臓病に克つための”横浜発”のエビデンス創出に向けての研究展開を図っていきます。
なお、本研究に関連して、国内では2019年10月25日~27日に京王プラザホテルにて開催される第42回日本高血圧学会総会(http://www.jsh2019.jp)でのシンポジウム「次世代降圧薬の開発と臨床研究/第1会場」、海外では2019年11月5日~10日に米国ワシントンにて開催される第52回米国腎臓学会総会(ASN Kidney Week 2019, 52nd Annual Meeting & Scientific Exposition of American Society of Nephrology)において、田村功一主任教授による講演が予定されています。
(文献1)
Low transition rate from normo- and low microalbuminuria to proteinuria in Japanese type 2 diabetic individuals: the Japan Diabetes Complications Study (JDCS)
Katayama S, Moriya T, Tanaka S, Tanaka S, Yajima Y, Sone H, Iimuro S, Ohashi Y, Akanuma Y, Yamada N; Japan Diabetes Complications Study Group
Diabetologia, 54: 1025-1031, 2011
(文献2)
Reduction in microalbuminuria as an integrated indicator for renal and cardiovascular risk reduction in patients with type 2 diabetes
Araki S, Haneda M, Koya D, Hidaka H, Sugimoto T, Isono M, Isshiki K, Chin-Kanasaki M, Uzu T, Kashiwagi A
Diabetes, 56: 1727-1730, 2007
(文献3)
Dapagliflozin and cardiovascular outcomes in type 2 diabetes
Wiviott SD, Raz I, Bonaca MP, Mosenzon O, Kato ET, Cahn A, Silverman MG, Zelniker TA, Kuder JF, Murphy SA, Bhatt DL, Leiter LA, McGuire DK, Wilding JPH, Ruff CT, Gause-Nilsson IAM, Fredriksson M, Johansson PA, Langkilde AM, Sabatine MS; DECLARE–TIMI 58 Investigators.
N Engl J Med, 380: 347-357, 2019
Low transition rate from normo- and low microalbuminuria to proteinuria in Japanese type 2 diabetic individuals: the Japan Diabetes Complications Study (JDCS)
Katayama S, Moriya T, Tanaka S, Tanaka S, Yajima Y, Sone H, Iimuro S, Ohashi Y, Akanuma Y, Yamada N; Japan Diabetes Complications Study Group
Diabetologia, 54: 1025-1031, 2011
(文献2)
Reduction in microalbuminuria as an integrated indicator for renal and cardiovascular risk reduction in patients with type 2 diabetes
Araki S, Haneda M, Koya D, Hidaka H, Sugimoto T, Isono M, Isshiki K, Chin-Kanasaki M, Uzu T, Kashiwagi A
Diabetes, 56: 1727-1730, 2007
(文献3)
Dapagliflozin and cardiovascular outcomes in type 2 diabetes
Wiviott SD, Raz I, Bonaca MP, Mosenzon O, Kato ET, Cahn A, Silverman MG, Zelniker TA, Kuder JF, Murphy SA, Bhatt DL, Leiter LA, McGuire DK, Wilding JPH, Ruff CT, Gause-Nilsson IAM, Fredriksson M, Johansson PA, Langkilde AM, Sabatine MS; DECLARE–TIMI 58 Investigators.
N Engl J Med, 380: 347-357, 2019
用語説明
*1 SGLT2阻害薬について
SGLT2阻害薬は、SGLT2の機能を阻害する薬物で糖尿病治療薬の一つ。SGLTとは、sodium-glucose cotransporterの略で、「ナトリウム・グルコース共役輸送体」と呼ばれるタンパク質の一種のことです。SGLTは、体内でグルコース(ブドウ糖)やナトリウムを細胞内に取り込む役割を担っています。SGLTの種類はいろいろあり、体内のさまざまな場所に存在していますが、SGLT2は、腎臓の近位尿細管という場所に限定的に存在しているのが特徴で、腎臓でグルコースを栄養分として体内に取り込む働きを持ち、尿糖の排泄をしません。そのため、腎臓の近位尿細管に存在するSGLT2は糖尿病下の高血糖症状において、尿糖の排泄を阻害し、高血糖をさらに増悪させるという悪循環をもたらす状態となっています。そのため、SGLT2阻害薬は尿糖の排泄を促進して高血糖を是正することにより糖尿病治療効果を発揮します。
*2 アルブミン尿について
糖尿病性腎臓病の診断評価のために重要な尿検査値の一つ。血液中のタンパク質であるアルブミンが、腎臓の機能が弱まって老廃物のろ過機能が低下すると尿中に検出されるため、尿中のアルブミン量を調べることで腎臓の状態が分かります。近年、アルブミン尿を呈する患者に糖尿病性腎臓病の進行リスクが非常に高いことが報告されたため、重要指標になっています。
*3 糖尿病性腎臓病について
糖尿病の腎臓合併症である糖尿病性腎臓病は、長期にわたる糖尿病罹患ののちに尿中アルブミン排泄増加で発症しますが、特に自覚症状がないのが特徴の一つです。自覚症状のないまま進行し、慢性腎臓病から透析治療や腎移植が必要な末期腎不全へと進展した時点で初めて、全身倦怠感や食欲低下などの自覚症状が現れることも珍しくありません。そのため、末期腎不全の原因として糖尿病性腎臓病は現在最も多く、透析治療の原因の約39%を占めるとされています。このように典型的な糖尿病性腎臓病の早期診断における尿アルブミン測定の臨床的意義は確立されています。
(日本腎臓学会編集、エビデンスに基づくCKD診療ガイドライン2018;https://www.jsn.or.jp/guideline/guideline.php)
SGLT2阻害薬は、SGLT2の機能を阻害する薬物で糖尿病治療薬の一つ。SGLTとは、sodium-glucose cotransporterの略で、「ナトリウム・グルコース共役輸送体」と呼ばれるタンパク質の一種のことです。SGLTは、体内でグルコース(ブドウ糖)やナトリウムを細胞内に取り込む役割を担っています。SGLTの種類はいろいろあり、体内のさまざまな場所に存在していますが、SGLT2は、腎臓の近位尿細管という場所に限定的に存在しているのが特徴で、腎臓でグルコースを栄養分として体内に取り込む働きを持ち、尿糖の排泄をしません。そのため、腎臓の近位尿細管に存在するSGLT2は糖尿病下の高血糖症状において、尿糖の排泄を阻害し、高血糖をさらに増悪させるという悪循環をもたらす状態となっています。そのため、SGLT2阻害薬は尿糖の排泄を促進して高血糖を是正することにより糖尿病治療効果を発揮します。
*2 アルブミン尿について
糖尿病性腎臓病の診断評価のために重要な尿検査値の一つ。血液中のタンパク質であるアルブミンが、腎臓の機能が弱まって老廃物のろ過機能が低下すると尿中に検出されるため、尿中のアルブミン量を調べることで腎臓の状態が分かります。近年、アルブミン尿を呈する患者に糖尿病性腎臓病の進行リスクが非常に高いことが報告されたため、重要指標になっています。
*3 糖尿病性腎臓病について
糖尿病の腎臓合併症である糖尿病性腎臓病は、長期にわたる糖尿病罹患ののちに尿中アルブミン排泄増加で発症しますが、特に自覚症状がないのが特徴の一つです。自覚症状のないまま進行し、慢性腎臓病から透析治療や腎移植が必要な末期腎不全へと進展した時点で初めて、全身倦怠感や食欲低下などの自覚症状が現れることも珍しくありません。そのため、末期腎不全の原因として糖尿病性腎臓病は現在最も多く、透析治療の原因の約39%を占めるとされています。このように典型的な糖尿病性腎臓病の早期診断における尿アルブミン測定の臨床的意義は確立されています。
(日本腎臓学会編集、エビデンスに基づくCKD診療ガイドライン2018;https://www.jsn.or.jp/guideline/guideline.php)
※本研究は、Cardiovascular Diabetologyに掲載されました。
Improved home BP profile with dapagliflozin is associated with amelioration of albuminuria in Japanese patients with diabetic nephropathy: the Yokohama add-on inhibitory efficacy of dapagliflozin on albuminuria in Japanese patients with type 2 diabetes study (Y-AIDA study)
Kinguchi et al. Cardiovasc Diabetol (2019) 18:110.https://doi.org/10.1186/s12933-019-0912-3
※本研究成果は、横浜市立大学初の契約型医師主導多施設共同介入研究として企業(アストラゼネカ株式会社、小野薬品工業株式会社)と締結された産学連携契約のもと資金提供を受け、横浜市立大学循環器・腎臓・高血圧内科学教室、横浜市立大学内分泌・糖尿病内科学教室、横浜市立大学臨床統計学教室、横浜市立大学附属病院次世代臨床研究センターとの共同研究体制により、横浜市立大学附属病院に加えて、横浜市立大学附属市民総合医療センター病院、済生会横浜市南部病院、横浜南共済病院とともに実施された「2型糖尿病におけるダパグリフロジンのアルブミン尿抑制効果に関する多施設共同試験:Yokohama Add-on Inhibitory efficacy of Dapagliflozin on Albuminuria in Japanese patients with type 2 diabetes study(Y-AIDA 研究); UMIN000018930」によるものです。
※横浜市立大学 循環器・腎臓・高血圧内科学教室では、日本学術振興会科学研究費、AMED革新的医療技術創出拠点プロジェクト/橋渡し研究戦略的推進プログラム、AMED循環器疾患・糖尿病等生活習慣病対策実用化研究事業/腎疾患実用化研究事業、AMED難治性疾患実用化研究事業、ソルト・サイエンス研究財団医学プロジェクト研究助成、上原記念生命科学財団研究助成・研究奨励、かなえ医薬振興財団研究助成、公益信託循環器学研究振興基金研究助成、先進医薬研究振興財団循環医学分野若手研究者助成、MSD生命科学振興国際交流財団Banyu Foundation Research Grant、横浜総合医学振興財団推進研究助成・指定寄附研究助成、横浜市立大学かもめプロジェクトなどによる助成を受け、臓器間ネットワークの重要性を念頭におき包括的アプローチを介した病態連関制御による心血管腎臓病克服の実現のため、横浜発のエビデンス創出に向けて多面的に研究を推進しています。
Improved home BP profile with dapagliflozin is associated with amelioration of albuminuria in Japanese patients with diabetic nephropathy: the Yokohama add-on inhibitory efficacy of dapagliflozin on albuminuria in Japanese patients with type 2 diabetes study (Y-AIDA study)
Kinguchi et al. Cardiovasc Diabetol (2019) 18:110.https://doi.org/10.1186/s12933-019-0912-3
※本研究成果は、横浜市立大学初の契約型医師主導多施設共同介入研究として企業(アストラゼネカ株式会社、小野薬品工業株式会社)と締結された産学連携契約のもと資金提供を受け、横浜市立大学循環器・腎臓・高血圧内科学教室、横浜市立大学内分泌・糖尿病内科学教室、横浜市立大学臨床統計学教室、横浜市立大学附属病院次世代臨床研究センターとの共同研究体制により、横浜市立大学附属病院に加えて、横浜市立大学附属市民総合医療センター病院、済生会横浜市南部病院、横浜南共済病院とともに実施された「2型糖尿病におけるダパグリフロジンのアルブミン尿抑制効果に関する多施設共同試験:Yokohama Add-on Inhibitory efficacy of Dapagliflozin on Albuminuria in Japanese patients with type 2 diabetes study(Y-AIDA 研究); UMIN000018930」によるものです。
※横浜市立大学 循環器・腎臓・高血圧内科学教室では、日本学術振興会科学研究費、AMED革新的医療技術創出拠点プロジェクト/橋渡し研究戦略的推進プログラム、AMED循環器疾患・糖尿病等生活習慣病対策実用化研究事業/腎疾患実用化研究事業、AMED難治性疾患実用化研究事業、ソルト・サイエンス研究財団医学プロジェクト研究助成、上原記念生命科学財団研究助成・研究奨励、かなえ医薬振興財団研究助成、公益信託循環器学研究振興基金研究助成、先進医薬研究振興財団循環医学分野若手研究者助成、MSD生命科学振興国際交流財団Banyu Foundation Research Grant、横浜総合医学振興財団推進研究助成・指定寄附研究助成、横浜市立大学かもめプロジェクトなどによる助成を受け、臓器間ネットワークの重要性を念頭におき包括的アプローチを介した病態連関制御による心血管腎臓病克服の実現のため、横浜発のエビデンス創出に向けて多面的に研究を推進しています。
お問合わせ先
医学部 循環器・腎臓・高血圧内科学
講師 涌井 広道 E-mail:hiro1234@yokohama-cu.ac.jp
主任教授 田村功一 E-mail:tamukou@med.yokohama-cu.ac.jp
TEL:045-787-2635 FAX:045-701-3738